
【わかりやすい】介護保険の仕組み・サービスを解説します
介護保険の利用を検討しているため詳しく内容を知りたいと考えていたり、「将来のために介護保険について学んでおきたい」と考えている人もいるでしょう。
今回は、利用した介護サービスの費用が1~3割の負担で済む介護保険について紹介。受けられるサービスや、介護保険への加入条件、給付限度額についても解説します。
Contents
介護保険とはどんな制度?

介護保険とは介護が必要な人に対して、介護費用が軽減される制度です。
満40歳に達すると介護保険加入者となり、運営する全国の市区町村から保険料の徴収が始まります。介護保険サービスを受けられるようになるのは65歳から。ただし要介護認定を受けなければ、サービスの対象外となります。
介護保険サービスの自己負担は原則1割。ただし、前年度の所得によっては自己負担率が2~3割になる可能性もあるため、注意が必要です。
介護保険の仕組み
介護保険は「保険者」「被保険者」「サービス提供事業者」の3つに役割が分けられています。
「保険者」とは、介護保険を運営する全国の市区町村のこと。「サービス提供事業者」は介護保険サービスを提供する企業や団体のことです。
そして、実際に介護保険料を支払い、介護保険サービスを受ける人が「被保険者」。65歳以上の「第1号被保険者」と、40~64歳までの「第2号被保険者」に分類されます。
被保険者は、65歳以上になると介護認定の申請が可能に。要介護認定もしくは要支援認定を受けることによって、介護保険サービスが利用できるようになるのです。
いつから加入する?支払い方法は?

介護保険は、満40歳に達したら加入を義務付けられています。40歳になった誕生月から保険料の徴収が始まります。
年齢によって保険料の徴収方法が異なり、40~64歳の第2号被保険者は、加入している健康保険料と一緒に支払います。65歳以上の第1号被保険者は、原則として年金からの天引きです。
また保険料は、加入している健康保険組合によって決め方が違います。次項からは、健康保険組合と国民健康保険組合で、どのように保険料が決定されるかを見ていきましょう。
健康保険組合に加入している方の場合
国民健康保険を除く、協会けんぽや共済組合などの医療保険に加入している場合、給与や賞与に介護保険料率を掛けて、介護保険料を算出します。さらに算出した介護保険料を、事業主と被保険者で折半した額が徴収されます。
介護保険料率は組合によって異なり、さらに定期的に改定されるため、変動があるのが特徴です。
また被扶養配偶者は、被保険者の支払う介護保険料でまかなわれるため、納める必要はありません。
国民健康保険組合に加入してる方の場合
国民健康保険に加入している場合、自治体が「所得割」「均等割」「平等割」「資産割」の4つを独自に組み合わせて計算をおこないます。
例えば「所得割」は、被保険者の前年度の所得に応じて算出。「資産割」は、土地や家屋などの固定資産税に応じて算出されます。これらの組み合わせと各項目の金額や割合は、各市区町村が決定します。
また介護保険料率も自治体によって異なります。気になる場合は、居住している自治体に確認しましょう。
サービス対象となる被保険者は?

介護保険料の支払い義務は、第1号被保険者と第2号被保険者の両方にあります。ただしサービスを受けられるのは、原則として第1号被保険者であり、要介護認定または要支援認定を受けた方のみです。
第2号被保険者は、加齢に伴う疾病が原因で要介護認定もしくは要支援認定を受けた際に介護保険サービスの対象となります。介護保険サービスを受けられる疾病(特定疾病)は決まっており、全部で16個あります。
介護保険が対象となる特定疾病
- がん(末期)
- 関節リウマチ
- 筋萎縮性側索硬化症
- 後縦靱帯骨化症
- 骨折を伴う骨粗鬆症
- 初老期における認知症
- 進性核上性麻痺、大脳皮質基底核変性症およびパーキンソン病
- 脊髄小脳変性症
- 脊柱管狭窄症
- 早老症
- 多系統萎縮症
- 糖尿病性神経障害、糖尿病性腎症および糖尿病性網膜症
- 脳血管疾患
- 閉塞性動脈硬化症
- 慢性閉塞性肺疾患
- 両側の膝関節または股関節に著しい変形を伴う変形性関節症
介護保険被保険者証の交付
介護保険被保険者証(以下、介護保険者証)は、65歳以上の第1号被保険者全員に、運営主体である市区町村から交付されます。紛失したり引っ越しなどで住所が変更になる場合は、市区町村の介護保険担当窓口で手続きをおこないます。
また、40~64歳までの第2号被保険者には、介護保険者証は交付されません。介護保険対象の特定疾病により、要介護認定か要支援認定された人のみ発行されます。
要介護認定の方法
介護保険者証は、所持しているだけではサービスを利用できません。利用したい場合は、要介護認定が必要です。
では、要介護認定を受けるにはどのような手順を踏めば良いのでしょうか。要介護認定を受けるまでの流れをご紹介します。

要介護認定の申請は、住民票のある市区町村の役所や役場でおこないます。病気やケガで入院しているなどの事情で、本人が申請できない場合は、家族が代わりに申請することも可能です。
また家族や親族からの支援が難しいときには、地域包括支援センター・居宅介護支援事業者・介護保険施設に申請を代行してもらうこともできますので、相談してみましょう。
介護保険で利用できるサービス
要介護認定を受けると、以下の介護保険サービスを利用できるようになります。
この中でも、居宅介護サービスは次のように分けられます。
- 訪問系サービス
- 通所系サービス
- 宿泊系サービス
- 複合型サービス
ただ、介護保険サービスを受けるためには、始めに居宅介護支援を利用する必要があります。これは、ケアマネジャー(介護支援専門員)が介護保険サービスの利用計画書を作るサービスです。
次項から、各サービスを紹介していきます。
居宅介護支援
居宅介護支援では、ケアマネジャーと利用者・家族が相談しながら、必要な介護保険サービスの計画書(ケアプラン)を作成していきます。また、定期的なケアプランの見直しや、関係機関との連絡調整もサービスに含まれます。
居宅介護支援のサービスを受けるには、市区町村の担当窓口で申請後、居宅介護支援をおこなう事業者を選び、契約を交わしましょう。
訪問系サービス
介護職員や看護師が、自宅などに訪問してケアを提供する介護保険サービスがあります。訪問系サービスには、下記の種類があります。
- 訪問介護
- 介護職員が自宅などに訪問し、洗濯、掃除、買い物の代行といった生活援助や、食事、入浴、排泄などの介助を提供します。
- 訪問看護
- 看護師が自宅などに訪問し、健康チェック、医師の指示を受けたうえでの医療処置をおこないます。
- 訪問入浴介護
- 事業所が持参する専用の浴槽で入浴を介助します。
- 訪問リハビリテーション
- 理学療法士・作業療法士などによる自宅でのリハビリをおこないます。
- 居宅療養管理指導
- 医師、歯科医師、薬剤師、管理栄養士などによる療養上の管理・指導をおこないます。
- 定期巡回・随時対応型訪問介護看護
- 訪問介護・訪問看護を24時間にわたって定期巡回・対応するサービスです。
通所系サービス
施設や病院へと出向いてサービスを受ける通所系サービスです。主に挙げられるのが、デイサービスとデイケアです。それぞれのサービス内容を見ていきましょう。
- デイサービス
- 食事・入浴・排泄・機能訓練・レクリエーションなどを日帰りでおこないます。
- デイケア
- 医療機関や施設で身体機能の維持・回復などのために専門的なリハビリをおこないます。
- 認知症対応型通所介護(認知症対応型デイサービス)
- 認知症の人に限定したデイサービスです。事業所のある市区町村に住民票がある方が対象のため、「地域密着型サービス」のひとつでもあります。
宿泊系サービス
「ショートステイ」とも呼ばれる施設や医療機関などに短期間入所するサービス。短期入所生活介護と短期入所療養介護についてご紹介します。
- 短期入所生活介護(ショートステイ)
- 食事・入浴・排泄・機能訓練などの日常生活をおこないます。
- 短期入所療養介護
- 看護・医学的管理下のもとで日常生活・機能訓練をおこない、必要であれば医療的ケアも提供します。
複合型サービス
複合型サービスでは、訪問、通所、宿泊サービスを一貫して提供。多様なサービスを提供する「小規模多機能型居宅介護」について紹介します。
- 小規模多機能型居宅介護
- 訪問、通所、宿泊サービスをトータルに提供する小規模な介護施設。デイサービスの後にショートステイを利用したりと、1つの事業所でサービスをおこなっているのが特徴です。「地域密着型サービス」のひとつです。
施設系サービス
介護保険サービスは、施設に入居するサービスでも適用されます。施設系サービスには、どのようなものがあるか見ていきましょう。
- 特別養護老人ホーム(特養)
- 食事・入浴・排泄の介助などをおこなう、公的な介護施設です。
- 介護老人保健施設(老健)
- 在宅復帰や在宅療養支援のためにリハビリなどをおこなう、公的な施設です。
- 介護医療院
- 医療機能と生活施設としての機能を併せ持つ施設です。
- 特定施設入居者生活介護(指定を受けた有料老人ホームや、軽費老人ホーム等)
- 「介護付き有料老人ホーム」などの食事・入浴・排泄・機能訓練などの日常生活をおこなう入居系サービスです。
- 認知症対応型共同生活介護(グループホーム)
- 食事・入浴・排泄・機能訓練などを利用できる、認知症の人が共同で生活する少人数の施設です。「地域密着型サービス」のひとつです。
福祉用具の貸与、購入費の助成サービス
介護保険サービスは訪問系・施設系サービスだけでなく、福祉用具の貸与費、購入費の助成としても利用できます。
- 福祉用具の貸与
- 介護ベッド・車椅子などのレンタルを援助します。
- 福祉用具購入費の助成
- 自己負担割合が1割の方は最大9万円、2割の方は最大8万円、3割の方は最大7万円の入浴・排泄関係の福祉用具などを助成します。
- 住宅改修サービス
- 自宅をバリアフリーにするために住宅改修する場合の工事費に補助金を支給。1人、もしくは住宅1つにつき原則1回までです。上限は20万円で、そのうちの1~3割は自己負担です。また、補助金は償還払い方式のため、あらかじめ注意しておきましょう。
介護予防としての利用も可能
介護保険制度の中には「要支援」の認定が下りた方を対象に、介護予防を目的とした「予防給付」という制度があります。
予防給付も「要介護1」以上の方と同様に、介護保険サービスを1~3割の自己負担で利用可能。ただし、1ヵ月の支給限度額が要支援と要介護では違うため、具体的な金額は市区町村の担当窓口に問い合わせましょう。
この予防給付で使えるサービスには、訪問介護・デイサービス・デイケア・短期入所施設などが該当します。ほかにも、福祉用具の貸与(一部)や住宅改修費の支給も受けられます。
介護保険の自己負担分について
介護保険サービスは原則1割の自己負担ですが、前年度の所得によって自己負担率が2~3割に変動することがあります。さらに、要介護度別に1ヵ月に給付される限度額が決まっており、その額を超えた分は全額自己負担に。
所得や要介護度によって金額が変わるため、あらかじめ費用を把握しておきましょう。
在宅介護の場合の給付限度額と負担額は、以下の通りです。
出典:「サービスにかかる利用料」(厚生労働省)
特定施設入居者生活介護の場合
在宅介護ではなく、介護付き有料老人ホームなどの特定施設入居者生活介護の場合の費用はどうでしょうか。
特定施設入居者生活介護では要介護度ごとに額が定められているため、自己負担額は毎月定額。しかし、要介護度が上がれば自動的に負担額も上がります。
特定施設入居者生活介護の要介護度別の自己負担額は、以下の通りです。
| 要介護度 | 1割負担 | 2割負担 | 3割負担 |
|---|---|---|---|
| 要支援1 | 5,490円 | 10,980円 | 16,470円 |
| 要支援2 | 9,390円 | 18,780円 | 28,170円 |
| 要介護1 | 16,260円 | 32,520円 | 48,780円 |
| 要介護2 | 18,270円 | 36,540円 | 54,810円 |
| 要介護3 | 20,370円 | 40,740円 | 61,110円 |
| 要介護4 | 22,320円 | 44,640円 | 66,960円 |
| 要介護5 | 24,390円 | 48,780円 | 73,170円 |
出典:「介護報酬の算定構造」(厚生労働省)
ケアマネジャーが作成したケアプランに基づき提供される食事や入浴・排泄など介助のほか、生活支援、機能回復のためのリハビリなどもおこなわれます。指定を受けてこのサービスを提供する施設は、一般的に「特定施設」の略称で呼ばれています。
負担限度額認定制度
負担限度額認定制度は、低所得の人が特別養護老人ホームや介護医療院などの公的な介護施設などを利用する場合に、住居費・食費が軽減される制度です。
住んでいる市区町村の役所で手続きができます。制度が利用できるかどうかは約1週間程度で通知されます。
対象となる施設・サービス
負担限度額認定制度で費用が減免されるのは、以下の介護施設です。有料老人ホームやグループホームなどの施設は対象にはなりません。
- 特養(特別養護老人ホーム)
- 老健(介護老人保健施設)
- 介護医療院
- 介護療養型医療施設
- 短期入所生活介護(ショートステイ)
- 短期入所療養介護
対象となる方
負担限度額認定制度の対象となるのは、介護保険サービスを利用する本人やその人を含む世帯全員の収入などが基準より下回る場合です。
対象者は以下の段階に分けられ、段階ごとに負担限度額が異なります。
- 第1段階:生活保護受給者、老齢福祉年金受給者で本人及び世帯全体が市民税非課税
- 第2段階:世帯全員が住民税非課税かつ本人の合計所得金額+課税年金収入額+非課税年金収入額が80万円以下
- 第3段階(1):世帯全員が住民税非課税かつ本人の合計所得金額+課税年金収入額+非課税年金収入額が80万円より大きく120万円以下
- 第3段階(2):世帯全員が住民税非課税で、本人の合計所得金額と課税年金収入額と非課税年金収入額の合計が年額120万円を超える人
- 第4段階:上記以外の方(対象外)
段階ごとの負担限度額
前述のように、段階ごとに費用の負担限度額が設定されています。各段階の負担限度額は以下の通りです。
負担限度額を超えて費用が発生した場合でも、超過分は介護保険から支払われ、利用者の負担にはなりません。
| 居住費(滞在費)の負担限度額(円/日) | 食費の負担限度額(円/日) | |||||||
|---|---|---|---|---|---|---|---|---|
| ユニット型個室 | ユニット型準個室 | 従来型個室 | 多床室 | ショートステイ以外の特定介護サービス | ショートステイ | |||
| 特養 | 老健 介護医療院 |
特養 | 老健 介護医療院 |
|||||
| 第1段階 | 820円 | 490円 | 320円 | 490円 | 0円 | 0円 | 300円 | 300円 |
| 第2段階 | 820円 | 490円 | 420円 | 490円 | 370円 | 370円 | 390円 | 300円 |
| 第3段階(1) | 1,310円 | 1,310円 | 820円 | 1,310円 | 370円 | 370円 | 650円 | 1,000円 |
| 第3段階(2) | 1,310円 | 1,310円 | 820円 | 1,310円 | 370円 | 370円 | 1,360円 | 1,300円 |
※上記の表は左右にスライドできます。
介護保険制度が施行された背景
課題を解決するため施行された介護保険制度
介護保険制度が創設される前、1960年代に老人福祉政策が始まりました。しかし、70年代には老人の医療費が増大してしまい、1973年には老人医療費が無料化が実施されます。
60年には5.7%だった高齢化率は、80年代には9.1%に。社会的入院や寝たきり老人が増加し、問題となります。ますますの高齢化の進展や核家族化の進行により、従来の老人福祉・老人医療制度では限界を迎えます。
そこで高齢者の介護を社会全体で支え合う仕組みとして、1997年に介護保険法が成立し、2000年に施行されました。自立支援・利用者本位・社会保険方式の3つの考えを基本とし、現在まで続いています。
高齢者の自立を支援する
介護保険制度の目的のひとつに自立支援があります。これは「介護が必要である高齢者の尊厳を保持し、その人の能力に応じた自立した日常生活送れるようにサポートしていく」ということです。
自立支援の判断材料には、要介護度・ADL(日常動作)・本人の意思などが挙げられます。具体的には、要介護度が維持もしくは改善しているか、排泄や着替えなどの一人でおこなえる日常動作の維持ができているか、本人の意思を尊重した生活や趣味活動がおこなえているかなどです。
介護が必要になった高齢者の自立支援をおこなうには、介護保険サービスの提供はもちろん、医療との連携も大切です。その人の身体状況・生活環境に合わせた、総合的な支援が必要とされています。
この「できることを自分でおこなう」といった自立支援の理念は、介護保険法が成立される前には見られなかったものです。自立支援による「その人らしい生活の実現を目指すこと」は、介護保険制度の大きな特徴と言えるでしょう。
利用者の選択で多様なサービスを受けられる
介護保険制度は、自立支援だけでなく「利用者本位」といった考え方も。これまでの老人福祉制度には、利用者が自由にサービスを選択できないという問題点がありました。
これは、市町村がサービス・提供機関を決定していたことが原因です。さらに、介護保険サービスは市町村からの提供が基本だったため、サービス内容が画一的になりがちでした。
そこで介護保険制度では、利用者が自らサービスの種類や事業者を選べるよう規定。市町村の提供する公的な施設だけでなく、民間企業や農協、NPOなどの多様な事業者がサービスの提供することで、選択の幅も広がりました。
また、ケアマネジャーがケアプラン(介護計画書)を作成する、居宅介護支援サービスも開始。これにより、利用者や家族の要望に沿いつつ、適切なサービスの提供が可能となりました。
介護保険制度の今後と改正
介護保険の改正頻度
介護保険制度は3年ごとに見直しされ、介護予防給付が開始になったり、地域包括ケアが推進されたりと、改正がおこなわれてきました。
また、2018年におこなわれた改正では、これまで1~2割であった自己負担の割合が、前年度の所得に応じて1~3割へと引き上げられました。これには、制度を永続的に運営していくためや、市区町村の財政問題の改善などの意図があります。
地域包括ケアシステムの構築
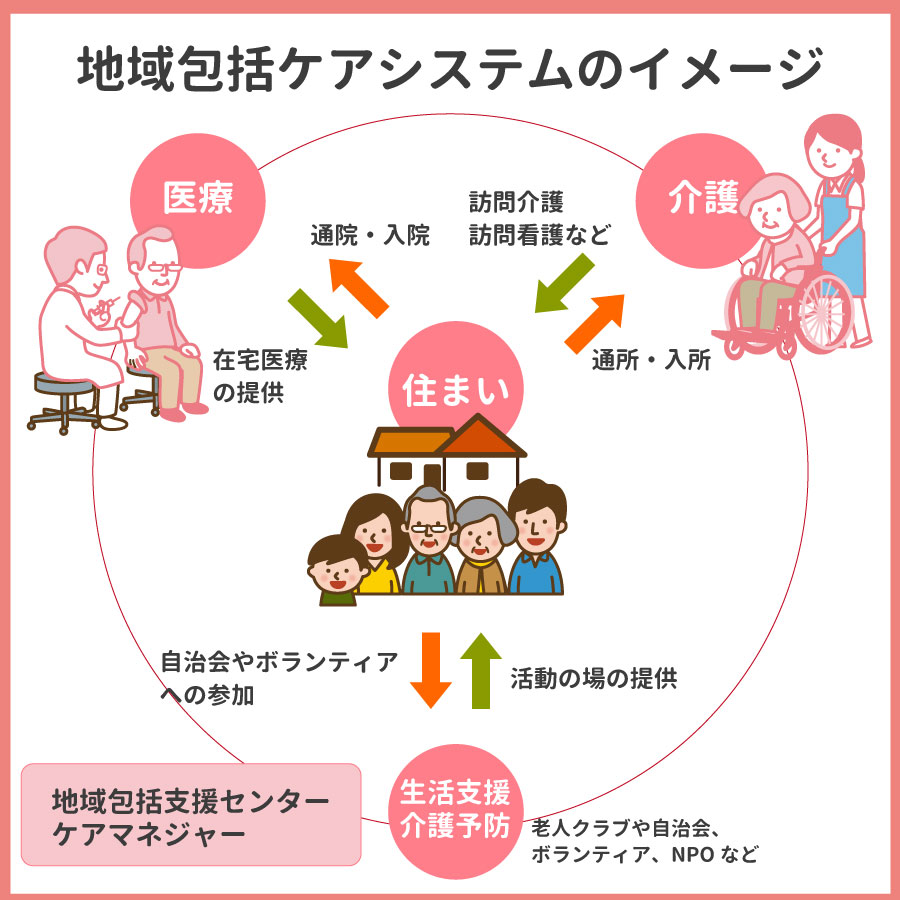
介護保険制度が施行したあとも高齢者の割合は増え続け、介護人材の確保・各関係機関の連携など、さまざまな課題が浮き彫りになりました。そういった課題を解決し、高齢者が住み慣れた地域で自立した生活を営むことができるように「地域包括ケアシステム」の構築が進められています。
具体的には、生活支援のためのボランティアの養成や、生活支援コーディネーター(地域支え合い推進員)の配置などが挙げられます。
地域包括ケアシステムでは、地域在住の住民やボランティアの参加により、医療・介護・予防・住まい・生活支援などのサービスを包括的かつ継続的に提供することを図っています。
介護予防への取り組み
要介護者や医療的ケアの必要ある高齢者の増加は、介護保険サービスの充実だけでなく、介護予防への取り組みに力を入れるきっかけとなりました。
2006年の改正から介護予防が重視されはじめ、介護状態になることを防止・遅らせることを目的に、予防給付やリハビリテーションの拡充がおこなわれました。
さらに2018年には、要介護状態を維持・改善するための自立支援介護を、現場や市町村に促すための制度が創設。2021年には新たに「通いの場」を充実させることが計画され、これまで以上に高齢者が気軽に地域交流・外出ができる場が増えています。
介護保険制度に関するよくある質問
介護保険制度とは何ですか?
介護保険とは、要支援者・要介護者などの介護が必要な人に対して、介護費用の一部を給付する制度です。
介護保険サービスを受けることができるようになるのは65歳からで、要介護認定がない場合はサービスの対象外です。
またサービスに対しての支払いは、原則1割の自己負担です。ただし、前年度の所得によっては自己負担額が2~3割になる可能性もあるため注意が必要です。
介護保険はいつから徴収されますか?
介護保険は、40歳以上の健保組合・全国健康保険協会・市町村国保などの医療保険加入者が対象です。
満40歳に達したときに加入となり、誕生月から保険料の徴収が始まります。40~64歳の第2号被保険者は、加入している健康保険料と一緒に支払い、65歳以上の第1号被保険者は、原則として年金からの天引きです。
介護保険でどんなサービスが使えますか?
訪問介護などの訪問系サービス、デイサービスなどの通所系サービス、ショートステイなどの宿泊系サービスが在宅介護で使用できます。
また、特別養護老人ホームなどの公的施設でも介護保険サービスは利用できます。利用者の身体状況によって使用するサービスは異なってきます。
介護保険サービスを利用する際は、担当のケアマネジャーに確認しましょう。
よく読まれている記事
よく読まれている記事
特集
介護の基礎知識


介護の悩みを
トータルサポート

介護施設への入居について、地域に特化した専門相談員が電話・WEB・対面などさまざまな方法でアドバイス。東証プライム上場の鎌倉新書の100%子会社である株式会社エイジプラスが運営する信頼のサービスです。





























